
Na história da medicina a palavra demência já teve vários usos. Na antiguidade o termo foi criado significando algo como “distúrbio da mente”, basicamente para se referir a um grupo de pacientes que não estavam conseguindo pensar, raciocinar ou lembrar das coisas de forma independente.
Depois foi-se percebendo que idosos que desenvolviam demência tinham certas características peculiares, e então criou-se o termo Demência Senil.
Atualmente, é muito raro usar o termo demência para pacientes jovens, estando geralmente mais adequado para os distúrbios cognitivos graves que iniciam após a vida adulta.
Nas classificações atuais, a demência geralmente se caracteriza quando o indivíduo tem uma limitação cognitiva para realizar suas atividades no dia a dia, quase sempre necessitando da ajuda de outras pessoas.
Ajudar uma pessoa com demência é um ato nobre e fundamental, sendo um gesto humanitário básico que todos devemos estar atentos. Há ainda profissionais especialistas nisto que muitas vezes são necessários.
Existem muitas doenças que podem causar demência, e algumas delas podem ter cura. Para as que ainda não tem cura, existem vários tratamentos que fazem muita diferença na vida do paciente e de sua família. Para garantir um diagnóstico exato, e o melhor tratamento disponível, é fundamental a avaliação por um especialista.
Veja abaixo exemplos de doenças que causam demência e clique naquela que deseja conhecer melhor.
Demência na Doença de Alzheimer
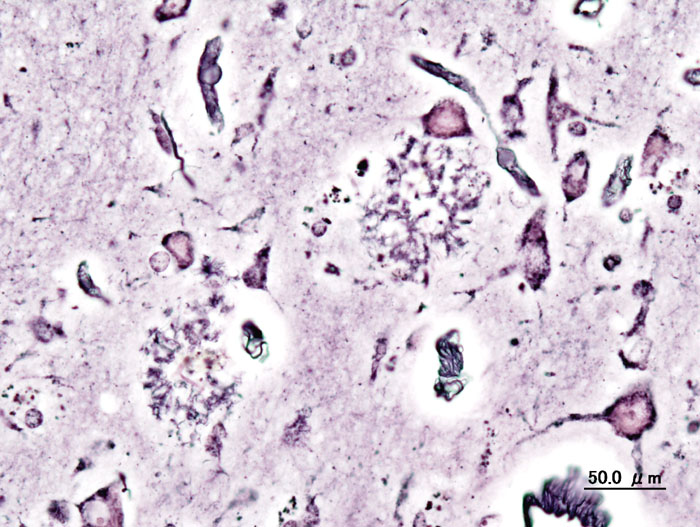
Alzheimer é o nome de um médico que demonstrou que existem alterações no cérebro que são características nas pessoas com a doença que hoje recebe seu nome: Doença de Alzheimer.
A Doença de Alzheimer tem como sintomas clássicos, a presença de esquecimentos para eventos recentes, com boa memória para coisas mais antigas. Com o tempo ela evolui com alterações na capacidade de realizar tarefas, de se expressar e compreender, seguindo com acometimento progressivo em praticamente todos as capacidades mentais.
Os primeiros estudos de Alzheimer tem mais de 100 anos. Apesar de não ter encontrado uma cura, a ciência já avançou no seu tratamento, e existem muitos tratamentos que podem ser feitos para ajudar o paciente.
Há muito tempo, o diagnóstico desta doença é primordialmente fundamentado nos sintomas do paciente. Sendo complementado por exames como tomografia, ressonância e avaliações cognitivas e funcionais, quais ajudam a observar padrões de degeneração e perda de capacidades.
Hoje existe no meio científico dominante, uma forte tendência de entender que o Alzheimer começa a partir de alterações no cérebro, que se iniciam anos antes dos primeiras sinais observáveis no dia a dia. Isto por que sabemos que proteínas como a beta amiloide e a tau, sofrem alterações no cérebro dos pacientes, e acompanham, mais cedo ou mais tarde, o surgimento da doença.
Esta mudança na forma de olhar a doença segue-se ao desenvolvimento de novos tratamentos. Como o lecanemabe (Leqembi), e donanemab (Kinsula), que são capazes de “limpar” do cérebro o acúmulo de beta amiloide. Esta linha de tratamento tem recebido muito investimento, e se desenvolve junto a novos exames laboratoriais, capazes de medir a presença das proteínas beta amiloide, e tau, nas formas alteradas que acompanham a doença. Apesar de enriquecer bastante o entendimento do Alzheimer, estes medicamentos, infelizmente, ainda não apresentam resultados significativos para o paciente, perante o alto custo envolvido.
Existem ainda várias outras medicações, e medidas não farmacológicas, que podem ser realizadas para melhorar o desempenho cognitivo e comportamental, e, de forma conjunta, trazer ótimos ganhos na qualidade de vida para o paciente e seus cuidadores!
Cada fase da doença possui suas peculiaridades, com vários tratamentos possíveis para melhorar os sintomas cognitivos e comportamentais. A avaliação continuada com um especialista poderá garantir os melhores tratamentos que a ciência dispõe no momento.

Demência por Corpúsculos de Lewy
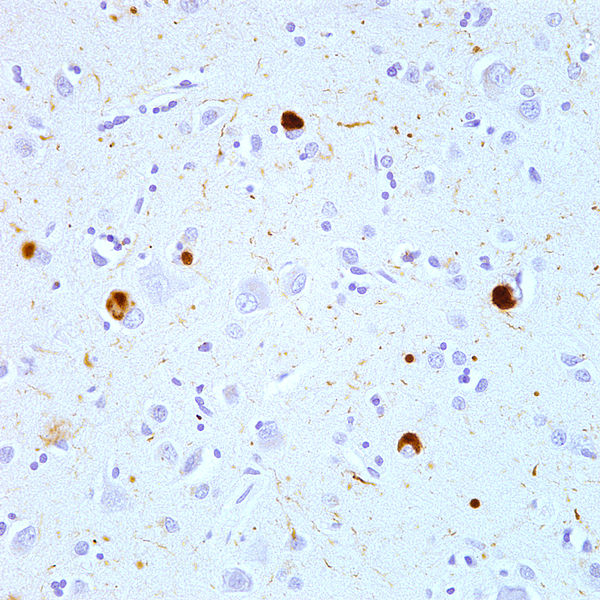
Lewy foi um neurologista que observou a existência de alterações no cérebro de pacientes com certo tipo de demência. Estas alterações ficaram conhecidas como Corpos de Lewy, e tal doença como Demência por Corpos de Lewy.
Existem várias semelhanças dessas alterações patológicas com as da doença de Parkinson por exemplo, mas existem muitas outras diferenças também. Atualmente a medicina entende como duas doenças diferentes, mas há alguns casos que são desafiadores nesta distinção.
Sintomas de Parkinson, alucinações, transtorno comportamental do sono REM além de flutuações cognitivas são marcos destes pacientes que possuem ainda dificuldades mentais que se associam a visão e à capacidade de realizar tarefas.
Possui um rico diagnóstico diferencial com outras síndromes neuropsiquiátricas, e a avaliação por um especialista costuma ser necessária para um diagnóstico de precisão. Recursos como ressonância magnética de crânio, ou outros exames de imagem cerebrais, polissonografia, cintilografia do miocárdio, entre outros, podem, em alguns casos ajudar a descartar outras causas além de identificar melhor os padrões da doença.
Ainda não existem tratamentos que curem esta doença, mas há inúmeras medicações e medidas não farmacológicas que podem melhorar as capacidades mentais do paciente e otimizar a qualidade de vida do mesmo, e de seus cuidadores.
As medicações devem ser prescritas de forma individualizada a depender do estágio da doença e das características neurológicas do paciente.

Declínio Cognitivo Vascular
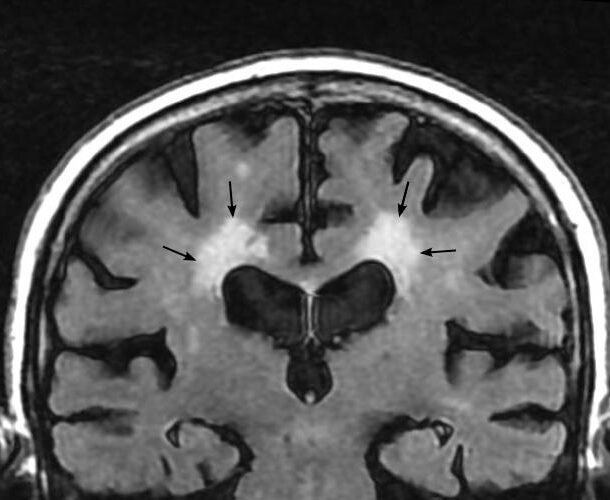
A Demência Vascular, ou melhor chamado, Declínio Cognitivo Vascular, é um termo amplo que engloba várias alterações cerebrais distintas que podem determinar declínio cognitivo com limitação funcional. Possuindo duas formas mais comuns, a que acontece após um AVC e a que se relaciona com um problema conhecido como doença de pequenos vasos.
Esta doença de pequenos vasos, tem muita relação com pressão alta, diabetes, cigarro, apneia do sono, sedentarismo, colesterol LDL, além de fatores genéticos. Os sintomas podem parecer muito com Alzheimer, e podem também se associar a lentificação psicomotora, parkinsonismo, depressão de difícil tratamento, entre outros. Já a demência após AVC tem sintomas que variam conforme o local do cérebro que sofreu o AVC. Muitas vezes as duas formas vêm juntas, e podem inclusive vir juntas de outras demências, como o Alzheimer.
O tratamento inclui várias medidas e medicações para melhorar a cognição e a qualidade de vida do paciente e familiares. É também fundamental a avaliação neurológica do risco de novos AVCs, pois podem piorar o quadro ou mesmo levar a morte.

Degeneração Corticobasal
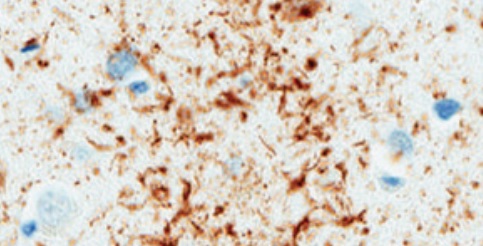
A degeneração corticobasal é uma doença neurodegenerativa que leva a declínio cognitivo com limitação funcional. Tem como principais sintomas um declínio cognitivo mais relacionado à capacidade de entender o que vê e realizar ações do dia a dia, podendo vir junto com sintomas semelhantes à doença de Parkinson, que podem determinar a síndrome corticobasal.
A depender da forma início, não raro é confundida por médicos não especialistas como doença de Parkinson ou problemas de visão, o que é normal, pois muitas vezes o seu diagnóstico é mesmo desafiador. Por exemplo, todos os sintomas da síndrome corticobasal podem decorrer de uma doença de Alzheimer e não de uma degeneração corticobasal. Por isso a avaliação de um especialista é tão importante.
Esta degeneração acontece principalmente com o acúmulo de uma proteína chamada Tau, na forma 4R. Este acúmulo se associa com progressiva atrofia cerebral, que possui características específicas. A depender de como esta proteína se acumula no cérebro, ela pode também determinar outras formas de doença, como Paralisia Supranuclear Progressiva e Atrofia Cortical Posterior.
Não há hoje na ciência tratamentos que consigam curar esta doença, mas existem várias medicações em estudo que nos dão esperanças a médio e longo prazo.
Por outro lado existem diversas medicações e medidas individualizadas que podem ser feitas para alívio dos sintomas e melhora da qualidade de vida para o paciente e seus familiares.

Degeneração Lobar Frontotemporal
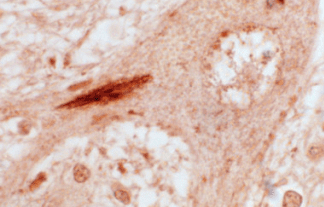
O termo Demência Fronto Temporal (DFT) é um termo muito genérico, podendo se correlacionar à Síndrome Frontotemporal ou Degeneração Lobar Frontotemporal. É uma grande causa de demência, e, diferente da Doença de Alzheimer e da Doença por Corpúsculos de Lewy, esta costuma ter padrões mais diversificados de alterações no cérebro.
Os sintomas costumam ter predomínio comportamental, com mudanças na personalidade, associadas geralmente a desinibição, comportamentos inadequados, perda da empatia, além de dificuldades no raciocínio e na capacidade de entender e se expressar, Isto leva muitas vezes a diversos conflitos pessoais antes que se perceba que a pessoa esta passando por uma doença.
A alteração cerebral mais comum é a perda de neurônios associada ao depósito de uma proteína chamada TDP 43 , mas pode ainda estar relacionada apenas à proteína tau em formas diversas, como os corpúsculos de Pick, entre outras formas. Muito ainda se estuda na ciência sobre a DFT, e a tendência hoje é separá-la em doenças diferentes de acordo com o que está acontecendo no cérebro. Estima-se que cerca de 20% possa ter causa genética conhecida e bem definida.
Não raro, os pacientes com DFT passam por diversos psiquiatras antes de conseguir definir o diagnóstico neurológico. Mas ele é fundamental pois esta doença possui muitas particularidades em seu tratamento, fazendo com que algumas medicações tenham efeito contrário, piorando os sintomas.
Como as outras demências neurodegenerativas, ela não tem cura, mas existem muitas medidas e medicações que podem ser feitas para melhorar a qualidade de vida do paciente e familiares.

Hidrocefalia de Pressão Normal
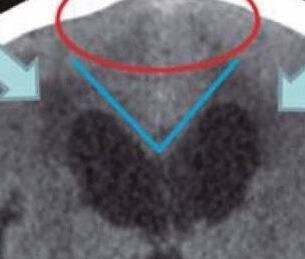
A hidrocefalia de pressão normal (HPN), é uma doença marcada pelos sintomas de declínio cognitivo, incontinência urinária e dificuldade para andar, apresentando alterações típicas em exames de imagem do cérebro.
Com o envelhecimento, o cérebro naturalmente vai ficando menor e mais enrugado, levando a um maior acúmulo de líquido, mas na hidrocefalia de pressão normal, isto se dá de uma forma específica podendo levar aos sintomas acima.
Existem várias doenças que podem causar incontinência urinária, declínio cognitivo e dificuldade para andar em pessoas idosas. Assim, o diagnóstico da HPN é um tanto complexo e necessita de avaliação de especialista.
Além de exame de imagem do cérebro, é necessário descartar outras causas para os sintomas e um exame chamado Tap test auxilia bastante na previsão de que pode se beneficiar de uma cirurgia.
Apesar de ser uma cirurgia simples, a cirurgia de HPN possui suas complicações. E muitos pacientes infelizmente seguem, poucos anos após, com retorno e progressão dos sintomas. Assim, a cirurgia para ser bem indicada, necessita quase sempre de uma boa avaliação conjunta entre neurocirurgião e neurologista.

Dicas para Cuidadores

Cuidar de algo é dedicar nossa atenção e esforços para mantê-lo forte e protegido em suas características próprias. Quando se trata de cuidar de pessoas, sabemos que as coisas são bem mais complexas.
Cada pessoa, mesmo na mais grave situação de saúde, tem sonhos, desejos, dores e prazeres. Tem sua história, sua família, seus amigos, seu trabalho, suas crenças e, suas fantasias. E nós nunca conseguimos saber o que o outro está sentindo ou pensando. Assim, cuidar de pessoas necessita antes de tudo de comunicação e diálogo.
Comunicação é quando duas pessoas conseguem conversar, trocar ideias, uma consegue falando expressar o que sente ou pensa, e a outra ouve e consegue entender do seu jeito como o outro está se sentindo ou pensando. Diálogo é quando na comunicação essas duas pessoas conseguem pensar e sentir juntas, assim elaborando acordos ou ideias mais elaboradas e construindo um vínculo social.
Então, para cuidar de pessoas, é preciso, através da comunicação e do diálogo, saber como aquela pessoa espera ser cuidada! Com quem ´possui uma demência o que muda é que ela poderá ter uma maior dificuldade de estabelecer a comunicação, ou o diálogo, devido sua limitação cognitiva. Mas ter uma dificuldade maior não significa que isso não possa ser feito.
Nessas situações especiais se torna necessária a utilização de mecanismos mais avançados de comunicação, como:
Conhecimento biográfico: Saber da personalidade da pessoa, do que ela gosta e não gosta, o que ela acredita ser certo ou errado, seus sonhos e angústias, etc.
Conhecimento cognitivo: Reconhecer quais as limitações do funcionamento do cérebro do paciente e o que isso determina na sua forma de ser, agir, sentir e pensar.
Empatia aprimorada: Estar disposto a dedicar mais tempo a entender o que o outro está querendo comunicar de alguma forma. E se esforçar para entender a situação do outro com limitadas capacidades de expressar-se.
Leitura corporal: Estar atento a expressões faciais, postura do corpo e ao olhar.
Interpretação de gestos ou ações: Estar atento ao quê e a como o paciente está fazendo, e quais condições determinam aquele comportamento. Assim entendendo como ele pode estar se sentindo ao fazer aquilo.
Intermediação familiar: Manter diálogo com outras pessoas íntimas ao paciente, para auxílio na comunicação e fundamentalmente para tomada de decisões de eventos do dia a dia nos cuidados.
Lembre-se sempre que uma pessoa com demência ainda é, e, enquanto estiver viva ainda será, uma pessoa que sente e pensa, que goza e sofre, mesmo que você não consiga entender como isso acontece, ou mesmo que não consiga perceber claramente que está acontecendo. Trate-a sempre com atenção e amor.
Dicas Gerais
1- Conheça a rotina prévia da pessoa
2- Não force a barreira da autonomia/intimidade
3- Prefira outras formas de comunicação e evite insistir via argumentação lógica
4- Explique o passo a passo, mesmo de atividades simples se necessário, e sempre de forma gentil
5- Esteja atento às questões orgânicas, como feridas, infecções, problemas dentários, entre outros
Dicas para o Dia-a-Dia
Despertar: Humor é um palavra que significa uma maneira de sentir as coisas ao redor, não tendo relação com as capacidades cognitivas. Lidar com uma pessoa com demência pode ser desafiador a partir de conversas e argumentos, podendo evoluir com conflitos perigosos. Assim, atingir um bom humor é uma boa estratégia para facilitar os cuidados de alguém com demência. Se você cuida de alguém com demência esteja atento ao ambiente da pessoa e do que pode inspirar tranquilidade ou irritação desde o momento em que ela acorda, e verá que tudo poderá ficar mais fácil. Uma manhã de sol, com ambientes calmos e arejados, são uma boa dica.
Refeições: As demência de várias formas diferentes podem evoluir para uma dificuldade na organização das refeições, que variam com cada paciente. Neste item o mais importante é observar se o paciente tem engasgos ou tosse ao se alimentar, neste caso dê alimentação mais pastosa até avaliação com fonoaudiologia. Não esqueça também de observar se o paciente está engordando ou emagrecendo nos últimos meses, ou se faz uma refeição balanceada, nestes casos uma suplementação alimentar poderá ser necessária, sendo interessante orientação de nutricionista ou médico. Observe ainda questões clínicas como diabetes, hipertensão arterial ou intolerância à lactose, que podem exigir restrições especiais. Se tudo acima estiver tranquilo, evite criar conflitos com o paciente no dia a dia e relate o que observar de anormal ao seu neurologista nas consultas.
Banho: Procure lidar com isso de forma prática. Quando temos uma vida a ativa o banho vai muito além da simples higiene, envolve um contato com o próprio corpo e também cuidados com nossa aparência e saúde. Conheça o que geralmente motiva o paciente ao banho, tem pessoas que se preocupam mais com odores, ou aparência, ou com o relaxamento que o banho traz. Aproveite o banho para verificar o estado de higiene do paciente. Respeite sempre sua intimidade, manter roupas íntimas debaixo do chuveiro podem ajudar você e o paciente a ficar mais confortáveis, e o mesmo poderá conduzir a limpeza de partes íntimas sempre que possível, com supervisão sutil e respeitosa se necessário.
Crises de Agitação: Nunca esqueça que uma pessoa com demência não é uma criança, mas sim uma pessoa adulta com dificuldades cognitivas e assim precisa ser tratada se você quiser ter sucesso no controle de agitações que possa apresentar riscos a ela ou à você. Primeiro procure entender o que está provocando aquilo: Estímulo ambiental provocando irritabilidade? Constipação? Fome? Revolta pela incapacidade de realizar uma tarefa? Crise de enxaqueca? Infecção urinária? Coceira? Está sofrendo alguma violência? Etc. Tenha em mente que assim que possível esta causa necessitará ser sanada. Após este entendimento tente manter o controle da situação, apresente uma postura tranquila e firme, que inspire confiança, em pacientes que tem personalidade mais autoritária, poderá oferecê-lo uma sensação de que está no controle das coisas. Utilize se necessário a dificuldade cognitiva do paciente ao seu favor, se por exemplo ele não consegue lembrar de eventos recentes, você poderá chamá-lo a outro ambiente, com outros estímulos cognitivos, para que aos poucos ele vá se desconectando daquela situação anterior.
Sono: Não se preocupe com quantas horas por dia o paciente está dormir, mas se ele se apresenta descansada no momentos de atividade e seguro nos momentos de descanso. Praticamente todas as demências podem trazer dificuldades com o sono, e medicações que sedam o paciente podem trazer vários outros riscos como quedas e engasgos, fora efeitos adversos. Procure manter o ambiente seguro contra quedas ou acidentes nos momentos que o paciente estiver perambulando, como esconder facas, deixar gás desligados, corrimãos em banheiros e escadas, luzes automáticas ou luz muito baixa sempre acesa, evitar tapetes ou outros objetos rasteiros, uma babá eletrônica poderá ajudar em alguns casos. Existem medicações que podem ajudar no sono e que são relativamente seguras, converse sempre em consulta se estão sendo necessárias.
Textos por Hugo Salomão
Fontes / Leitura Recomendada:
- Foucalt, Michel. A História da Loucura na Idade Clássica. 2019. São Paulo, Perspectiva.
- Boller, F., & Forbes, M. M. (1998). History of dementia and dementia in history: An overview. Journal of the Neurological Sciences, 158(2), 125–133.
- Livingston, G., Sommerlad, A., Orgeta, V., Costafreda, S. G., Huntley, J., Ames, D., … Mukadam, N. (2017). Dementia prevention, intervention, and care. The Lancet, 390(10113), 2673–2734. doi:10.1016/s0140-6736(17)31363-6
- Mace, Nancy L. and Peter V., Rabins, The 36-hour Day: A Family Guide to Caring for People Who Have Alzheimer Disease, Other Dementias, and Memory Loss. Baltimore, Maryland: Johns Hopkins University Press, 2017.
- Leonardo Boff. Saber Cuidar. Ética do humano – compaixão pela terra. EDITORA VOZES. Petrópolis, Rio de Janeiro, 1999
- Knopman, David S., Ronald C. Petersen, and Clifford R. Jack. “A brief history of “Alzheimer disease”: Multiple meanings separated by a common name.” Neurology 92.22 (2019): 1053-1059.
- Van Dyck, Christopher H., et al. “Lecanemab in early Alzheimer’s disease.” New England Journal of Medicine 388.1 (2023): 9-21.
- Holdorff, Bernd. “Friedrich Heinrich Lewy (1885–1950) and his work.” Journal of the History of the Neurosciences 11.1 (2002): 19-28.
- Taylor, John-Paul, et al. “New evidence on the management of Lewy body dementia.” The Lancet Neurology 19.2 (2020): 157-169.
- Woyk, Katharina, et al. “Brain 18F‐FDG‐PET and an optimized cingulate island ratio to differentiate Lewy body dementia and Alzheimer’s disease.” Journal of Neuroimaging 33.2 (2023): 256-268.
- https://edition.cnn.com/2022/07/01/health/lewy-body-dementia-robin-williams-life-itself-wellness/index.html
